Jakie są największe obawy?
Obawy związane z operacją traktuję bardzo poważnie. Nie lekceważę ich!
Ja sam, gdybym miał się poddać operacji – również byłbym niespokojny. Częściowe wycięcie żołądka jest to rozległy, poważny zabieg chirurgiczny. Gdy zaczynałem swoją pracę chirurga (lata 80. XX wieku) – wycinanie części żołądka należało do największych operacji w chirurgii ogólnej. Zabiegi takie wykonywali najbardziej doświadczeni chirurdzy na oddziale; były skomplikowane i trwały wiele godzin.
W ostatnich dziesięcioleciach technika chirurgiczna bardzo się zmieniła. Aby dotrzeć do żołądka, nie przecinam ściany brzucha na długim odcinku, ale stosuję laparoskopię. Przeciętą ścianę żołądka zamykam trzema warstwami metalowych zszywek. Pomaga mi w tym automatyczne urządzenie nazywane stapler. Najnowszy model ma napęd elektryczny. Bywa, że cała operacja trwa mniej niż godzinę. Pobyt w szpitalu po operacji jest bardzo krótki. Nie zmienia się jednak moje podejście do tej operacji. Nadal uważam, że jest to poważne postępowanie, niepozbawione niebezpieczeństw.
Każda rozsądna osoba ma prawo czuć respekt przed operacją żołądka.
Na tej stronie podaję (niekiedy powtarzam) ważne informacje, które mogą się przyczynić do rozwiania lub przynajmniej zmniejszenia obaw przed operacją. Są też mniej ważne informacje (alkohol?), ale w rozmowach często pojawiają się o to pytania.
Ważne pytania, jakie chcesz zadać
…ale pewnie nie masz śmiałości
Ryzyko: 1 zgon na 300 operacji
Krótko: ryzyko zgonu zależy od stanu pacjenta
- dla osoby zdrowej ryzyko zgonu po operacji bariatrycznej jest bardzo niskie.
- gdy współwystępują choroby towarzyszące z otyłością (choroba płuc, serca, nieleczone nadciśnienie tętnicze) – ryzyko to rośnie; niekiedy może być tak wysokie, że operacja jest niebezpieczna (operacja bariatryczna, jak i każda inna)
Więcej szczegółów. Odpowiedź na takie pytanie nie jest prosta. Trzeba ją podzielić na kilka części.
Po pierwsze: czy każda operacja brzuszna niesie ryzyko zgonu? Odpowiedź: tak. Przykładowo, ryzyko zgonu istnieje i nie jest zerowe dla tak popularnych zabiegów, jak wycięcie pęcherzyka żółciowego czy zaopatrzenie przepukliny brzusznej.
Ważne jest natomiast, jak duże ryzyko (zagrożenie) takim strasznie niepomyślnym przebiegiem? Czy umrze 1 osoba na 50 operowanych, czy 1 osoba na 1000 operowanych? Dla określenia wielkości ryzyka należy określić, o jakiego pacjenta pytamy. Czy jest to mężczyzna z BMI równym 52, wieloletni palacz z chorobą płuc, z nieleczonym nadciśnieniem tętniczym, z osłabionym sercem, ze stłuszczeniem wątroby? Czy też dbająca o siebie kobieta z BMI 33, od wielu lat pilnująca diety, sprawna i – poza otyłością – zdrowa? Ryzyko zgonu dla tych dwóch osób jest zupełnie inne. Dla opisanego mężczyzny ryzyko zgonu może być tak duże, że chirurg nie podejmie się operacji. Dla kobiety – ryzyko operacji bariatrycznej jest mniejsze niż przy zabiegu usunięcia pęcherzyka żółciowego (pod warunkiem, że operuje doświadczony chirurg).
W jednej z najnowszych prac – na podstawie tysięcy leczonych pacjentów – określono jakie było ryzyko zgonu dla chorych z BMI powyżej i poniżej 70 (!!). Pomimo kolosalnej masy ciała na 1000 operacji bariatrycznych przy BMI ponad 70 były 4 zgony, w grupie chudszych (BMI <70) – 1 zgon.
W wielkim zestawieniu – opartym na losach 33.560 otyłych leczonych w 10 szpitalach USA w latach 2005-15 – stwierdzono na 1000 operowanych 16 zgonów (z różnych przyczyn) po 1 roku od operacji, 43 zgony – po 3 latach i 84 zgony po 5 latach; czyli na 1000 osób po resekcji mankietowej w ciągu 5 lat umierały średnio 84 osoby.
Szczegółowe przygotowanie do operacji bariatrycznej
Przygotowanie do mankietowej resekcji żołądka powinno być bardzo dokładne. Z jednej strony trzeba ocenić, czy pacjent spełnia wymagania, jest świadomy wybranej metody leczniczej oraz, czy zabieg będzie dla niego bezpieczny. Na temat postępowania przed operacją napisano wiele prac. Posłużę się jedną najnowszą publikacją z końca 2020 roku: Standardy opieki bariatrycznej Sekcji Chirurgii Metabolicznej i Bariatrycznej Towarzystwa Chirurgów Polskich. Praca ta ukazała się w piśmie Medycyna Praktyczna – Chirurgia 2020/6.
Nie mam możliwości wykonania we własnym zakresie wszystkich wymienionych badań. Podejrzewam, że jest to również niemożliwe w wielu ośrodkach bariatrycznych, gdzie leczenie prowadzone jest na koszt NFZ.
W tekście zamieszczam swoje komentarze. Na niebiesko oznaczam te badania i konsultacje, które pacjent może wykonać samemu (zwykle w miejscu zamieszkania, skierowanie od lekarza domowego). Na czerwono oznaczam te badania, których wykonanie (wg danych z publikacji naukowych innych autorów) nie są jednoznacznie konieczne. W nawiasach [..] wstawiam własne komentarze.
Opieka w okresie przedoperacyjnym rozpoczyna się w momencie kwalifikacji pacjenta do leczenia bariatrycznego, a kończy w dniu przyjęcia do ośrodka w celu leczenia chirurgicznego.
- Kryteria kwalifikacji do operacyjnego leczenia otyłości olbrzymiej opierają się na ocenie wskaźnika masy ciała (BMI) definiowanego jako masa chorego wyrażona w kilogramach podzielona przez kwadrat jego wzrostu wyrażonego w metrach. Wskazaniem do chirurgicznego leczenia otyłości olbrzymiej są najwyższe udokumentowane wartości BMI pacjenta:
- BMI ≥40 kg/m2
- BMI 35-40 kg/m2 u chorych, u których chirurgicznie indukowana redukcja masy ciała może przynieść potencjalną poprawę w zakresie chorób wywołanych przez samą otyłość
- BMI >30 kg/m2 u pacjentów chorujących na cukrzycę typu 2 niereagującą na leczenie farmakologiczne. [kwalifikuję do operacji również chorych z niższym BMI]
2. Kwalifikacji do leczenia bariatrycznego dokonuje chirurg wykonujący operacje bariatryczne (metaboliczne) i będący członkiem zespołu bariatrycznego.
Przygotowanie do operacji jest nadzorowanym przez chirurga procesem, którego integralnymi elementami muszą być:
- dwie konsultacje dietetyka mającego doświadczenie w opiece nad pacjentami bariatrycznymi: wstępna i końcowa, z oceną efektu zastosowania wstępnych zaleceń dietetycznych oraz edukacją w zakresie żywienia w okresie około- i pooperacyjnym
- co najmniej 5% redukcja masy ciała / tkanki tłuszczowej
- konsultacja — wizyta u psychologa mającego doświadczenie w opiece nad pacjentami bariatrycznymi, z oceną potencjalnych przeciwwskazań do leczenia bariatrycznego
- konsultacja anestezjologa
- panel badań laboratoryjnych niezbędnych do wykonania planowego zabiegu operacyjnego w znieczuleniu ogólnym w danym ośrodku
- przesiewowe oznaczenie stężenia hormonu tyreotropowego i stężenia kortyzolu oraz glikemii na czczo
- oznaczenie HbA1c u chorych z rozpoznaną cukrzycą typu 2
- oznaczenie parametrów związanych z oceną stanu odżywienia, na podstawie których można później oceniać wyniki leczenia oraz efekty stosowania zaleceń dietetycznych
- wykonanie badań w ramach diagnostyki obrazowej: gastrofibero-/ezofagogastroduodenoskopii, ultrasonografii jamy brzusznej
- wykonanie elektrokardiografii
- ocena ryzyka obturacyjnego bezdechu sennego według kwestionariusza STOP-Bang, a w razie uzyskania w kwestionariuszu 6 lub więcej punktów konieczne skierowanie na badanie zaburzeń snu w celu kwalifikacji do leczenia za pomocą stałego dodatniego ciśnienia w drogach oddechowych
- uzyskanie oświadczenia pacjenta o niepaleniu tytoniu przez ponad 6 tygodni przed planowanym zabiegiem
- zyskanie świadomej zgody pacjenta na zabieg, poświadczonej podpisaniem formularza zgody rekomendowanego przez TChP.
Standardy opieki w okresie okołooperacyjnym. Tę część pomijam, gdyż opisuje wyposażenie oddziału chirurgicznego i szpitala prowadzącego leczenia bariatryczne.
Standardy opieki w odległym okresie pooperacyjnym.
Opiekę w okresie pooperacyjnym sprawuje się, począwszy od 31. dnia od operacji.
- Ośrodek wykonujący zabiegi bariatryczne musi zapewnić swoim pacjentom długofalową (nieograniczoną czasowo) specjalistyczną opiekę pooperacyjną.
- W momencie wypisania z ośrodka pacjent musi otrzymać plan opieki pooperacyjnej na 12 miesięcy zawierający terminy:
- a) więcej niż dwie wizyty kontrolne u chirurga (w tym 1 z nich do 30. dnia od operacji) [bywa, że operowane przeze mnie osoby mieszkają bardzo daleko od Bydgoszczy; w tych przypadkach zalecam konsultacje online lub kontrolę u lokalnego chirurga; w mojej ocenie stałe kontrole pooperacyjne powinien prowadzić specjalista od chorób metabolicznych]
- b) więcej niż 1 konsultację dietetyczną
- Ośrodek wykonujący operacje z zakresu chirurgii bariatrycznej/metabolicznej musi zapewnić w tym okresie możliwość konsultacji ze strony psychologa mającego doświadczenie w opiece nad pacjentami bariatrycznymi [w obecnej sytuacji NFZ nie daje możliwości bezpłatnych konsultacji psychologicznych nawet w ośrodkach bariatrycznych]
Autorzy pracy zwracają uwagę, że konsultacje psychologiczne nie są finansowane przez NFZ. Podobnie, poza ośrodkiem bariatrycznym, nie ma bezpłatnych konsultacji dietetyka (kolejny wyjątek poradnie cukrzycowe).
Czy psycholog - konsultacja lub nawet podjęcie leczenia przez jakiś czas - pomoże w lepszym chudnięciu po operacji bariatrycznej?
To zależy, kiedy będzie taka pomoc zastosowana. W wielu ośrodkach nalega się na konsultację psychologiczną przed operacją. Ma to sens wtedy, gdy w trakcie rozmowy kwalifikacyjnej chirurg zauważa jakieś odchylenia, np.: brak zrozumienia istoty leczenia, niską wiarygodność w realizacji celów leczenia, brak prawdziwej motywacji, uleganie modzie, itd. Wówczas pomoc psychologa może być bardzo wartościowa. Pozwoli pacjentowi i lekarzowi w podjęciu prawidłowej decyzji. Gdy jednak osoba kwalifikowana do zabiegu nie wyróżnia się niczym niepokojącym – w mojej ocenia, konsultacja psychologiczna niewiele pomoże.
Potwierdzenie moich obserwacji można odnaleźć w publikacjach naukowych, z których jedno poniżej opisuję.
 Tytuł pracy: Terapia poznawczo-behawioralna a zwykła opieka przed operacją bariatryczną: roczne wyniki kontrolne randomizowanego kontrolowanego badania.
Tytuł pracy: Terapia poznawczo-behawioralna a zwykła opieka przed operacją bariatryczną: roczne wyniki kontrolne randomizowanego kontrolowanego badania.
Autorzy: Linda Paul, Colin van der Heiden i wsp.
Publikacja w Obes Surg., 2020
Wstęp: Chociaż wczesne wyniki operacji bariatrycznej są korzystne dla większości pacjentów, niektórzy pacjenci później odzyskują wagę. Terapia poznawczo-behawioralna (CBT) została zaproponowana jako sposób na poprawę zdrowia psychicznego pacjentów i utrzymanie utraty wagi w dłuższej perspektywie. Zbadano wartość dodaną przedoperacyjnej CBT w chirurgii bariatrycznej. Przedstawiono dane przed i po leczeniu oraz po 1 roku obserwacji.
METODA: W wieloośrodkowym badaniu z randomizacją porównano CBT z grupą kontrolną stosującą leczenie standardowe (TAU). Pomiary przeprowadzono przed i po leczeniu / przed operacją (T0 i T1) oraz 1 rok po zabiegu (T2). Pacjenci z grupy interwencyjnej mieli 10 indywidualnych, cotygodniowych sesji pozabiegowej terapii pozabiegowej, skoncentrowanych na modyfikacji myśli i zachowań dotyczących zachowań żywieniowych, ćwiczeń fizycznych i pooperacyjnego stylu życia. Miary wyników obejmowały zmianę wagi, zachowania żywieniowe, zaburzenia odżywiania, depresję, jakość życia i ogólny stan zdrowia psychicznego.
WNIOSKI: W porównaniu z TAU, przedoperacyjna CBT wykazała korzystny wpływ na zachowania żywieniowe i objawy psychologiczne tylko od okresu przed leczeniem do okresu po leczeniu / przed operacją, ale nie od okresu przedoperacyjnego do roku po operacji. Wydaje się, że przedoperacyjna CBT nie przyczynia się do lepszych wyników odległych po operacji. Najnowsze badania sugerują, że optymalny czas na rozpoczęcie leczenia psychologicznego może nastąpić wcześnie w okresie pooperacyjnym, zanim nastąpi znaczący powrót do masy ciała.
Zaleca się: 3 miesiące przed operacją gastroskopia z testem na Helicobacter pylori. W przypadku dodatniego wyniku testu zaleca się eradykację (oczyszczenie z bakterii), w przypadku zmian zapalnych błony śluzowej – lek Controloc 20 mg doustnie 2 x dziennie.
Ja indywidualizuję podejście. Oznacza to, że nie u każdego chorego nalegam na wykonanie wziernikowania żołądka. W trakcie rozmowy, kwalifikacji – dokładanie wypytuję o funkcjonowanie żołądka, ogólnie – przewodu pokarmowego. Gdy pacjent nigdy na to się nie uskarżał – odstępuję od gastroskopii. Gdy pojawiają się aktualne lub przebyte problemy (w tym szczególnie refluks przełykowy) – badanie przełyku i żołądka jest konieczne. Oczywiście zdaję sobie sprawę, że w dużym odsetku przypadków – jest choroba w żołądku lub przełyku ale bez dolegliwości. Mogą być one tak niewielkie że są lekceważone przez pacjenta. Są badania wskazujące, że wykonanie u każdego chorego gastroskopii, bez względu na obecność dolegliwości – w znacznym procencie zmieniło wybór metody leczenia bariatrycznego.
W wielu ośrodkach bariatrycznych warunkiem podjęcia leczenia jest (między innymi) obniżenie masy ciała pacjenta przed operacją. Wymaga się, żeby spadek masy ciała wyniósł zwykle ok. 5 – 7 %. Przykładowo, pacjent ważący 130 kg musi schudnąć 10 kg. Bywa, że jest to warunek ciężki do spełnienia.
Ja, kwalifikując osoby do zabiegu, nie mam takich oczekiwań. Przyczyny są różne, ale głównie krótki okres oczekiwania na operację. Gdy od pierwszego spotkania do operacji mija jedynie 1 miesiąc – trudno oczekiwać obniżenia masy ciała o kilkanaście kilogramów. Gdy okres oczekiwania jest długi – zawsze chorych zachęcam do poprawy wydolności organizmu (płuca, serce) oraz obniżenia masy ciała.
Dlaczego obniżenie masy ciała jest tak ważne? Czasami chodzi o sprawdzenie motywacji pacjenta, ale ważniejsza jest poprawa stanu zdrowia. Przy chudnięciu poprawia się funkcja wątroby (zmniejsza się jej stłuszczenie), wydolność serca i płuc.
 Jak jest to ważne – dowodzą badania naukowe. Opiszę jedno z nich (obrazek po lewej). Badano losy 480.075 pacjentów, którzy przeszli operację bariatryczną w USA w latach 2015-2017. Obserwacje wykazały, że nawet niewielka utrata masy ciała przed operacją bariatryczną wiązała się z mniejszym ryzykiem zgonu w ciągu 30 dni po zabiegu.
Jak jest to ważne – dowodzą badania naukowe. Opiszę jedno z nich (obrazek po lewej). Badano losy 480.075 pacjentów, którzy przeszli operację bariatryczną w USA w latach 2015-2017. Obserwacje wykazały, że nawet niewielka utrata masy ciała przed operacją bariatryczną wiązała się z mniejszym ryzykiem zgonu w ciągu 30 dni po zabiegu.
Poniżej w tabeli opisano, jakie zmniejszało się niebezpieczeństwo (ryzyko) zgonu u chorych w ciągu pierwszych 30 dni po operacji, u tych którzy schudli w porównaniu z pacjentami, u których nie nastąpiła przedoperacyjna utrata masy ciała.
| Spadek masy ciała przed operacją | O tyle mniejsze ryzyko zgonu |
| do 4,9% | 24% |
| 5% – 9,9% | 31% |
| więcej niż 10% | 42% |
Czyli typowe, oczekiwane schudnięcie o 7% może się przełożyć na 30% zmniejszenie ryzyka zgonu po operacji. Warto więc to zrobić! Poza tym po schudnięciu i przebyciu operacji bariatrycznej „startuje” się z niższej wagi. Nie ma już ryzyka „zmarnowania” ciężko utraconych kilogramów w następstwie efektu jo-jo!
Krótko: ryzyko operacyjne określa niebezpieczeństwo wystąpienia niepożądanego zdarzenia związanego z operacją. Gdy takich zdarzeń nie ma lub występują bardzo rzadko – wówczas ryzyko operacyjne jest niskie, gdy zdarzeń jest dużo – ryzyko operacyjne jest wysokie.
Więcej: Ryzyko operacyjne to suma wszystkich niekorzystnych zdarzeń, jakie mogą powstać w trakcie i po zabiegu. Najtragiczniejszym jest oczywiście zgon pacjenta, mniej straszne – to inne niekorzystne wydarzenia. Nazywamy je powikłaniami, czyli zdarzeniami niepożądanymi, niechcianymi, które wystąpiły w związku z operacją. Mogą być to bardzo różne powikłania; bardzo groźne i mniej groźne. Groźne może być np. pooperacyjne krwawienie do brzucha. Poza przetoczeniem krwi może wymagać ponownej operacji, podczas której usuwa się krew z brzucha i zamyka krwawiące naczynia. Podobnie groźne jest uszkodzenie narządu sąsiadującego z żołądkiem np. jelita. Mniej niebezpieczne, choć dokuczliwe może być ropienie rany operacyjnej – np. w tym miejscu, gdzie usuwa się żołądek z jamy brzusznej. Niegroźnym, ale dokuczliwym powikłaniem jest ból barku po operacji laparoskopowej. A więc wszystko, co komplikuje proces leczenia, nie jest postępowaniem zamierzonym – jest to powikłanie. Może być ciężkie, może być „lekkie”, co nie znaczy, że błahe.
Duże, rozległe zabiegi obarczone są zwykle dużym niebezpieczeństwem (ryzykiem) powikłań. Przykładowo, gdy łączy się żołądek z jelitem lub jelita z jelitami w wielu miejsca – ryzyko, że w jakimś miejscu to połączenie będzie nieszczelne jest oczywiście większe niż gdy takich połączeń (zespoleń) nie ma. Gdy operowany jest pacjent ze schorowanymi płucami, to ryzyko zapalenia płuc po operacji jest oczywiście dużo wyższe niż po operacji osoby ze zdrowymi płucami. A więc niebezpieczeństwo powikłań zależy od rodzaju zabiegu (im bardziej rozległy, skomplikowany – tym wyższe) oraz stanu pacjenta (im więcej chorób – tym gorszy przebieg).
Wystąpienie powikłania w związku z operacją ma liczne następstwa. Może powodować zagrożenie życia, powiększać cierpienia pacjenta, narażać na dodatkowe zabiegi, wydłużać pobyt w szpitalu, opóźniać powrót do zdrowia, powiększać koszty leczenia, itd.
Do najczęstszych (typowych) powikłań, które mogą wystąpić w trakcie operacji lub w pierwszych dniach po zabiegu operacyjnym należą:
• uszkodzenie sąsiednich narządów (np. śledziony, wątroby, nerwów, naczyń krwionośnych). Ryzyko wzrasta przy znacznej otyłości, przy zaburzonych stosunkach anatomicznych, u chorych, którzy poprzednio przebyli zabiegi operacyjne w obrębie jamy brzusznej, u chorych po przebytych rozległych stanach zapalnych i/lub zrostach.
• uszkodzenie (przedziurawienie) żołądka lub/i jelit; w trakcie laparoskopii konieczne jest zazwyczaj w takim przypadku dla Pani/Pana dobra otwarcie jamy brzusznej;
• krwawienia, które mogą wymagać przeprowadzenia transfuzji krwi;
• zakażenie wirusem zapalenia wątroby (tzw. żółtaczki zakaźnej) lub HIV;
• niekiedy mogą wystąpić uszkodzenia skóry przez środki dezynfekujące lub prąd elektryczny.
• tworzenie się zakrzepów i zamknięcie naczynia krwionośnego przez wędrujący zakrzep (może to się objawiać np. zatorem tętnicy płucnej);
• krwawienia pooperacyjne i krwawe wybroczyny na skórze, które najczęściej nie wymagają leczenia;
• zakażenia rany pooperacyjnej na skutek infekcji; prowadzi to do przedłużonego gojenia, a czasem do powstawania ropni lub przetok;
• przerwanie szwów i rozejście się rany na skutek powikłań gojenia się, zaburzeń ukrwienia lub obciążeń mechanicznych;
• zbyt duże i przeszkadzające blizny, które mogą powstawać w przypadku skłonności osobniczych lub komplikacji w procesie gojenia;
• nieszczelność szwu na żołądku lub jelicie, mogące prowadzić do zapalenia otrzewnej;
• zaburzenie ukrwienia na skutek zamknięcia lub uszkodzenia naczynia krwionośnego, które
może wywołać martwicę tkanek (np: odleżyny);
• owrzodzenia w miejscu szwu;
• zrosty w jamie brzusznej, które nawet po latach mogą doprowadzić do niedrożności jelit;
• uszkodzenia nerwów: powodujące dolegliwości bólowe, porażenia mięśni upośledzenie czynności jelit.
Niewielkie obrzęki, bóle w obrębie barku, brzucha i szyi oraz trzeszczenie skóry są przejściowymi zaburzeniami po operacjach laparoskopowych ustępującymi samoistnie po kilku dniach.
Chcąc podać wiarygodne dane, korzystam z publikacji naukowych. Prace dotyczą wyników resekcji mankietowej żołądka
Praca z 2017 roku z Uniwersytetu Jagiellońskiego: 233 operacji resekcji mankietowej w ciągu 30 dni od operacji powikłania wystąpiły u 18 chorych (7,7%).
Włochy, 2017 rok, 10,833 operowanych – 4% operowanych (4 osoby na 100) miało powikłania w pierwszych 30 dniach
To Ci się spodoba po zabiegu.
Typowy pacjent traci po operacji od 25% do 80% swojej nadwagi.
Gdy stracisz na wadze twoje choroby związane z otyłością, tj. wysokie ciśnienie krwi, cukrzyca typu 2, bezdech senny, zaburzenia miesiączkowania, itp. ustąpią lub znacznie się poprawią.
Jeśli twoje choroby współistniejące ulegną poprawie lub ustąpią – zaoszczędzisz czas i pieniądze na lekach na receptę i wizytach lekarskich. Codzienna przyjemność z życia (jego jakość) polepszy się, a twoje życie będzie dłuższe.
Ciąża po operacji bariatrycznej będzie bezpieczniejsza niż wcześniej. W rzeczywistości operacja odchudzania często leczy bezpłodność związaną z masą ciała.
Będziesz musiała kupić nowe ubrania. To jest miłe, jeśli lubisz robić zakupy. Jeśli tego nie lubisz, możesz zmienić zdanie, gdy zobaczysz zmiany swojego ciała. W przymierzalni sklepowej poczujesz się znacznie mniej zestresowana i mniej niepewna.
Temu będziesz musiała stawić czoła!
Po operacji będą dni dobre i złe. Przez większość czasu będziesz zadowolona, że przeszłaś operację. Będą też inne dni, kiedy pomyślisz: „co ja zrobiłam?” To normalne. Operacja utraty wagi nie jest łatwa i efekt trwa przez całe życie. Celem jest życie z umiarem i zgodnie z określonymi wytycznymi zdrowotnymi.
Jeśli chcesz zapewnić powodzenie operacji – będziesz musiała wdrożyć zdrowszy stylu życia (odżywianie i ćwiczenia). Przyzwyczajenie się do tego zajmie trochę czasu, ale efekt będzie niesamowity.
Po operacji może nie ustąpić pragnienia niezdrowego jedzenia (objętości i składu). Jeśli poddasz się tym zachciankom, możesz zwiększyć ryzyko powikłań i zmniejszyć szansę na osiągnięcie planowanej wagi. Musisz trenować swój umysł w taki sam sposób, jak trenujesz swoje ciało – dzień po dniu.
Program leczenia otyłości jest obliczony na lata. Nie zobaczysz wyników z dnia na dzień. Najprawdopodobniej najniższą wagę osiągniesz po 1-3 latach od zabiegu. Powolne, konsekwentne odchudzanie jest bezpieczniejsze i bardziej zrównoważone, chociaż czasami jest bardziej frustrujące.
Chirurgia bariatryczna stała się znacznie bezpieczniejsza w ostatnich latach, ale nadal jest poważną operacją. Jak w przypadku każdej operacji, istnieje ryzyko, które powinnaś poznać.
7 lat po operacji resekcji mankietowej. Na co mogę liczyć?
Jednym z najczęściej zadawanych pytań jest: jaki będzie wynik leczenia? Ile schudnę? Przy czym pacjentki głównie interesuje, to co będzie się działo wręcz zaraz, w najbliższych dniach i tygodniach. Mniej osób się martwi, co będzie za rok czy za 5 lat. To jest jednak najważniejsze. W medycynie wynik taki określa się jako „odległy” i jest to prawdziwa miara sukcesu leczniczego. Rzadko kto ma cierpliwość do badań kontrolnych, które są systematycznie powtarzane przez wiele miesięcy i lat. Jest to duży błąd. Po tak dużej operacji kontrolowanie swojego stanu powinno wejść w nawyk.
Podaję wyniki badania, które polegało na wieloletniej kontroli pacjenta po operacji bariatrycznej. Z jednej strony można ocenić wynik operacji bariatrycznej po 7 latach a z drugiej – porównać wyniki po 2 różnych operacjach.
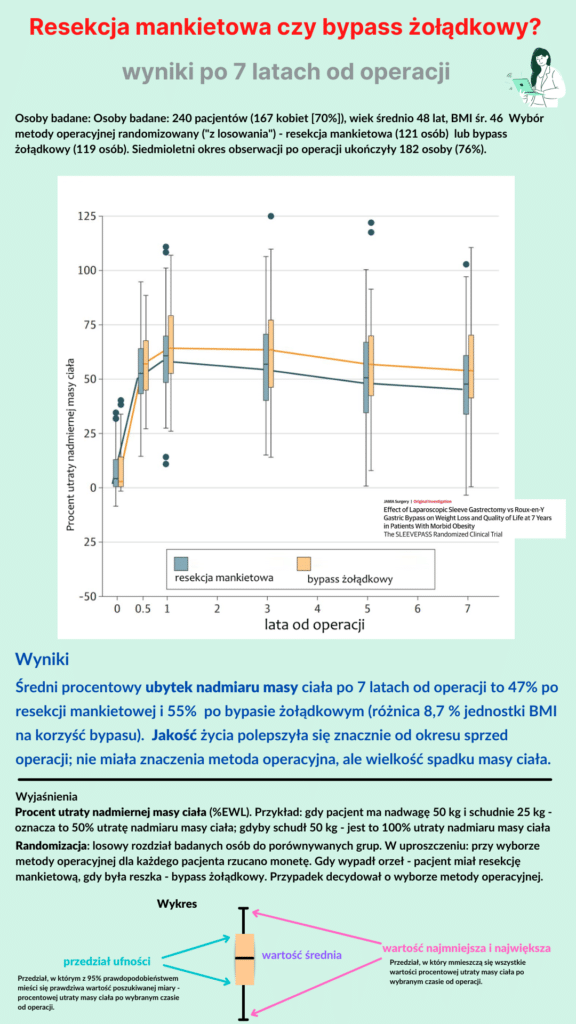 W kolejnych latach osoby operowane metodą laparoskopowej resekcji mankietowej zmniejszały średnio swoją nadwagę (nadmiar kilogramów ponad wagę idealną) odpowiednio o 58% (1 rok), 54% (3 rok), 52% (5 rok) i 50% (7 rok). Przykładowo osoba o nadmierze 50 kg ponad idealną masę ciała w ciągu pierwszych 7 lat od operacji schudnie średnio ok. 20-30 kg.
W kolejnych latach osoby operowane metodą laparoskopowej resekcji mankietowej zmniejszały średnio swoją nadwagę (nadmiar kilogramów ponad wagę idealną) odpowiednio o 58% (1 rok), 54% (3 rok), 52% (5 rok) i 50% (7 rok). Przykładowo osoba o nadmierze 50 kg ponad idealną masę ciała w ciągu pierwszych 7 lat od operacji schudnie średnio ok. 20-30 kg.
Po operacji bariatrycznej zdarza się, że masa ciała przestaje spadać. W pierwszych kilku miesiącach po operacji utrata masy ciała jest wyższa, ale długoterminowym celem jest utrata około 0,5 – 1,5 kg masy ciała tygodniowo. W pewnym momencie utrata masy ciała zostanie spowolniona lub całkowicie zatrzymana – nazywana plateau (płasko, wypłaszczenie).
Oczywiście nie wszystkie zahamowania w spadku masy ciała to plateau. Przy intensywnych ćwiczeniach fizycznych rozbudowują się mięśnie. Mięśnie są gęstsze, a zatem cięższe niż tej samej objętości tłuszcz. Dlatego w tym czasie, gdy zastępuje się tłuszcz gęstszymi, cięższymi mięśniami – można nie tracić na wadze lub nawet trochę przytyć. Obliczenie zmian BMI tego nie wykaże, dlatego dobrze jest mierzyć np. obwód talii. Czyli może to być całkowicie normalne, jeśli nie tracisz wagi w miarę zwiększania ćwiczeń.
Przy każdej zmiany diety i zmniejszeniu spożycia kalorii, organizm zaczyna się dostosowywać poprzez spowolnienie metabolizmu. Mniej kalorii to sygnał dla organizmu, że może go czekać okres głodu. Zatrzymanie spadku masy ciała powoduje, że wielu pacjentów zaczyna się martwić, że ich utrata masy ciała zahamowała i to koniec postępu w odchudzaniu. Tak jednak nie jest.
Istnieje kilka sposobów na plateau odchudzania.
Organizm pacjenta po operacji nie przystosowuje się od razu do nowych okoliczności. Dlatego nie ma nic złego w utrzymaniu się na plateau przez kilka tygodni, zanim ponownie nastąpi chudnięcie. Ta przerwa pozwala ciału dostosować się do nowej sytuacji. Dopóki będziesz postępować zgodnie z instrukcjami pooperacyjnymi, nie ma w tym nic złego.
Organizm może się również szybko przyzwyczaić się do diety pooperacyjnej i typowych ćwiczeń. Dlatego ważne jest, aby zmieniać ćwiczenia – wzmacniając kolejne grupy mięśniowe. Dobrze zadziała nowy plan żywieniowy, który zaoferuje te same wartości odżywcze, ale z innymi pokarmami.
Oczywiście zdarzają się również sytuacje, w których mogłaś odstąpić (nawet nieznacznie) od zaleceń pooperacyjnych. Skumulowane skutki w ciągu dni lub tygodni mogą prowadzić do spowolnienia utraty wagi. Najlepszym sposobem na ustalenie stanu faktycznego jest prowadzenie obszernego dziennika, w którym odnotowuje się skład diety oraz ćwiczeń fizycznych. Analiza tego w odniesieniu do instrukcji pooperacyjnych może pokazać, gdzie jest błąd.
Są sytuacje, gdy niezbędne będzie zmodyfikowanie diety, aby zmniejszyć kalorie, ograniczyć węglowodany lub zwiększyć spożycie białka. Nie wskazane jest robienie tego samodzielnie. Spożywanie zbyt małej ilości kalorii może być niebezpieczne i przynosić efekty odwrotne do zamierzonych, jeśli chodzi o utratę wagi.
Długoterminowe wahania masy ciała
Od roku do dwóch lat po operacji należy się spodziewać się spowolnienia utraty wagi. Jest to moment, kiedy ustala się optymalna, nowa masa ciała, Powinna być utrzymywana przez resztę życia. Odchylenia od tej nowej „normy” są zupełnie normalne i nie powinny martwić. Niepokojące są jedynie sytuacje, gdy twoja masa ciała nie powróci w krótkim czasie do „nowej normy” lub jeśli przyrost masy ciała jest znaczny, niekontrolowany i pozornie bez przyczyny.
Czy będę miała po operacji fałd na brzuchu?
 Wiele osób kwalifikujących się do zabiegu bariatrycznego obawia się, że po odchudzeniu będą miały obwisły nadmiar skóry na brzuchu. Fałdu tego nie udaje się uniknąć poprzez stosowanie diet czy ćwiczenia. W skrajnych przypadkach obwisła „oponka” może zakłócać codzienne czynności.
Wiele osób kwalifikujących się do zabiegu bariatrycznego obawia się, że po odchudzeniu będą miały obwisły nadmiar skóry na brzuchu. Fałdu tego nie udaje się uniknąć poprzez stosowanie diet czy ćwiczenia. W skrajnych przypadkach obwisła „oponka” może zakłócać codzienne czynności.
Mechanizm zmian jest prosty. W miarę tycia skóra rozciąga się, aby dostosować się do wzrastającej ilości tłuszczu. Gdy waga spada stopniowo istnieje duże prawdopodobieństwo, że skóra skurczy się z powrotem tak, aby dostosować się do nowych wymiarów ciała. Niestety, gdy masa ciała zmniejsza się szybko (jak po operacji bariatrycznej), elastyczność skóry jest za mała. W podbrzuszu powstaje fałd skórno-tłuszczowy.
Wielkość tego fałdu zależy od różnych czynników:
- stopień otyłości – im więcej tłuszczu, tym większe zmiany w miarę odchudzania
- lokalizacja tłuszczu – fałd powstanie głównie u osób z otyłością brzuszną. zanikanie tłuszczu na udach i pośladkach powoduje inne zmiany
- elastyczność tkanek – jest bardzo różna; wpływają na nią geny, zmniejsza się wraz z wiekiem, ekspozycją na słońce i paleniem tytoniu
- trwałe deformacje ściany brzucha przed zabiegiem bariatrycznym (rozstępy, blizny) – pogarszają wygląd.
 Zwisającego fałdu brzucha można się pozbyć jedynie chirurgicznie. Prostszy jest zabieg panniculektomii, który usuwa się jedynie zwisający fałd skórno- tłuszczowy.
Zwisającego fałdu brzucha można się pozbyć jedynie chirurgicznie. Prostszy jest zabieg panniculektomii, który usuwa się jedynie zwisający fałd skórno- tłuszczowy.
Bardziej skomplikowana i dający lepszy efekt jest plastyka brzucha (abdominoplastyka), podczas której usuwany jest fałd skórno-tłuszczowy oraz napinane (zszywane ze sobą) mięśnie przedniej ściany brzucha. Cięcie operacyjne jest poziome, nad spojeniem łonowym. Zabieg ma wytworzyć płaską ścianę brzucha z prawidłowo położonym pępkiem. W niektórych przypadkach do
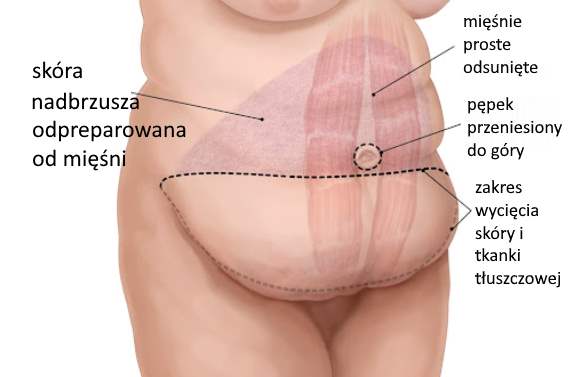
modelowania tułowia wykorzystywana jest dodatkowo liposukcja (odsysanie tłuszczu).
Nie wiem (choć szukałem takich informacji), ilu operowanych bariatrycznie (np. po resekcji mankietowej żołądka) poddaje się zabiegom plastyki brzucha. Wydaje się, że jest to rzadkie (mniej niż 1 osoba na 10 zabiegów bariatrycznych).
Z rozmów z tymi, które przeszły zabieg plastyki brzucha wiem, że traktowały to jako „przypieczętowanie” skutecznego leczenia bariatrycznego; swoistą „wisienkę na torcie”. A więc nie ma się czego obawiać. W niektórych oddziałach chirurgii ogólnej plastyka ta jest wykonywana na koszt NFZ.
Wycięcie rękawowe żołądka jest bardzo skuteczną procedurą dla większości pacjentów chirurgii bariatrycznej, zarówno ze względu na sposób jej wykonywania, jak i niektóre z wyjątkowych korzyści, jakie oferuje. Przede wszystkim ten zabieg był z powodzeniem używany znacznie dłużej, niż niektórym się wydaje. Lata temu był stosowany jako pierwszy element procedury wyłączenia trzustkowo-dwunastniczego. Z biegiem czasu chirurdzy bariatryczni zdali sobie sprawę, że samo wycięcie rękawowe jest bardzo skuteczne i rezygnowali z wykonania drugiej części operacji. Nie była ona konieczna.
Wycięcie rękawowe żołądka jest również wyjątkowe ze względu na swoją prostotę. Około 70% worka żołądkowego jest odcinane i usuwane z brzucha. To, co jest usuwane przypomina nieco rękaw – stąd nazwa. Poza zmniejszeniem objętości żołądka -poprzez usunięcie dna żołądka – zmniejszone zostaje wydzielanie hormonu głodu – greliny. Jest to ważne, ponieważ napady głód są najbardziej dokuczliwym elementem życia osób z otyłości. Większość innych zabiegów bariatrycznych, w tym bypass i opaska, nie daje takiej korzyści.
W porównaniu do ominięcia żołądkowego takie są zalety rękawowego wycięcia żołądka:
Jest szybszy i technicznie „łatwiejszy” niż operacja ominięcia żołądka.
Powoduje to średnio 60% utratę wagi.
Większa utrata wagi niż Lap Band i nieco mniejsza niż bypass żołądka.
Zmniejsza głód.
Nie często powoduje syndrom dumpingu, taki jak ominięcia żołądka.
Nie wymaga regulacji opaski, jak operacja Lap Band.
Utrata masy ciała jest szybka. Większość utraty wagi następuje w pierwszym roku po zabiegu.
Oczywiście po resekcji mankietowej żołądka będą okresy odczuwania głodu. Nie znaczy to, że wtedy należy od razu siadać do posiłku. A może trochę oszukać organizm?
Wskazówki dotyczące radzenia sobie z głodem.
1. Uświadom sobie, jaki osiągnęłaś sukces! O ile zmniejszyła się masa Twojego ciała! Noś przy sobie swoje zdjęcie sprzed operacji. Teraz jest czas, aby na nie popatrzyć. Tak… to Ty sprzed kilku – kilkunastu miesięcy! Zadaj sobie pytanie, czy poddanie się głodowi pomoże Ci, czy też utrudni dalsze leczenie?
2. Wypij szklankę wody, aby upewnić się, że jesteś nawodniona i że łaknienie, którego doświadczasz, nie jest spowodowane odwodnieniem. Przewlekłe odwodnienie jest główną przyczyną podjadania i przejadania się. Osoby dobrze nawodnione często odczuwają mniejszy apetyt i ogólnie czują się lepiej w ciągu dnia.
3. Mniej plan reagowania na sytuacje stresujące. Tak osłabisz wpływ stresu na organizm. Podstawa radzenia sobie ze stresem to dobry, długi sen, ćwiczenia i eliminacja sztucznych stymulantów, takich jak kofeina, cukier i sztuczny słodzik. Na stres reagujemy uwalniając kortyzol – hormon walki. Powoduje to uczucie głodu i zwiększa apetyt.
4. Czy przypadkiem się nie nudzisz? Wiele razy jemy bezmyślnie, kiedy myślimy, że nie ma nic innego do roboty. Dostosuj swoje myślenie. Zamień swój maraton jedzenia na prawdziwy bieg – ruch ciała. Zamiast iść na kawę lub drinka zaproś znajomego na wycieczkę, lub spacer. Nuda, bezczynność w sposób niedostrzegalny „gromadzi” kalorie.
Jak sobie radzić, gdy jednak dopadnie Cię głód?
Oto 10 rzeczy, które możesz zrobić, aby odwrócić uwagę od ataków głodu czy chęci na przekąskę? Jak nie ulec pokusie przejadania się?
- Wstań i truchtaj w miejscu (lub tańcz lub rozciągaj się) przez 10 minut… i jeżeli to działa ćwicz dalej!
- Zaplanuj coś ekscytującego, na przykład wakacje, imprezę, przebudowę domu… i naprawdę wyobraź sobie, jak to będzie miłe
- Zrób sobie manicure / pedicure / masaż… odpręż się
- Pokrój warzywa, aby mieć pod ręką zdrowe przekąski
- Wyjdź na zewnątrz i pracuj na podwórku, umyj samochód, umyj okna, itp
- Rozpocznij zadanie, które odkładałaś (np. wyczyszczenie szuflady na śmieci, sortowanie ubrań na cele charytatywne, wystawienie świątecznych dekoracji)
- Zapal świece i medytuj o swoich celach / pragnieniach i sposobach ich osiągnięcie
- Rozpocznij nowe hobby, które zawsze chciałaś spróbować (np. robienie na drutach, zestawienie pamiątkowych albumów, taniec towarzyski, kolarstwo górskie, wolontariat, setki innych..)
- Zadzwoń do znajomych / rodziny, z którymi nie rozmawiałeś od dłuższego czasu; dowiedz się co u nich słychać?
- Idź spać wcześnie i zafunduj sobie extra wypoczynek
Celem operacji odchudzania, oprócz utraty wagi, jest odzyskanie dobrego życia.
Wielu z nas od czasu do czasu (lub nie tak okazjonalnie) pije alkohol. Dla niektórych jest to normalna część ich życia społecznego (spotkania towarzyskie, kolacje przyjęcia). Dla innych może to być sposób na odprężenie i relaks. Jeszcze inni mogą docenić walory smakowe wybranego przez siebie napoju alkoholowego.
Jednak w przypadku osób, które przeszły operację bariatryczną, picie napojów alkoholowych jest z wielu powodów – niebezpieczne.
Przede wszystkim alkohol jest bardzo kaloryczny. Sam alkohol zawiera wiele kalorii, a zwykłe składniki zmieszane z napojami alkoholowymi w celu dodania smaku są często wypełnione cukrem. W rezultacie nawet jeden drink może dodać kilkaset kalorii do dziennego spożycia pacjenta.
Właściwości moczopędne alkoholu
Alkohol wspomaga wypłukiwanie wody z organizmu. Kluczowym elementem odchudzania i pielęgnacji jest spożywanie wystarczającej ilości wody. Pacjenci, którzy nie spożywają odpowiedniej ilości wody i piją zbyt często, mogą ryzykować odwodnienie. Chociaż rzadko widzimy odwodnienie spowodowane wyłącznie spożyciem alkoholu, to z pewnością nie pomaga i może wywołać sztuczne uczucie głodu u wielu pacjentów.
Podrażnienie żołądka
Alkohol może podrażniać błonę śluzową żołądka (jego wewnętrzną wyściółkę), zwłaszcza gdy jest spożywany z bardzo małą ilością pożywienia lub w dużych ilościach, lub stężeniach (wysoko procentowy). Pacjenci wrażliwi na alkohol mogą odczuwać łagodne lub znaczące dolegliwości żołądkowe. To może wzmagać apetyt, gdyż jedzenie łagodzi ssanie żołądkowe.
Szybkie wchłanianie alkoholu
Alkohol może być wręcz niebezpieczny, ponieważ pacjenci nie zdają sobie sprawy, że mogą się upić małą ilością napoju. Wynika to z tego, że alkohol szybciej przedostaje się do jelita cienkiego niż przed operacją. Ponieważ jelito cienkie wchłania alkohol szybciej niż żołądek, poziom alkoholu we krwi może szybko wzrosnąć. Efekt upojenia alkoholowego może być już po jednym drinku.
Zastępowanie uzależnień
Może występować tzw. substytucja nałogu. Za wieloma przypadkami otyłości kryje się głęboko zakorzeniony problem psychologiczny. Jedzenie bywa środkiem, który doraźnie rozwiązuje, odsuwa problemy. Bywa, że wypełnia pustkę w życiu. Kiedy, po operacji bariatrycznej obfite jedzenie nie jest możliwe – niektórzy pacjenci mogą zastępczo sięgać po alkohol. Alkoholizm, choć nie jest powszechny, jest czymś, o czym należy pamiętać po operacji.
Po operacji bariatrycznej wypicie alkoholu jest możliwe i nie spowoduje katastrofy. Powinien być jednak spożywany z wielkim umiarem, symbolicznie i dopiero wtedy, gdy się rozumie, jak to wypływa na organizm.
Po powrocie do pracy pacjenci powinni spodziewać się pewnych trudności. Mogą to być:
Trzymanie się diety. Niektórzy pacjenci wrócą do pracy, gdy nadal stosują zmodyfikowaną dietę. Będzie to wymagało dodatkowego wysiłku w przygotowywaniu posiłków w porze lunchu, aby zapewnić, że oboje otrzymają oczekiwane wartości odżywcze, ale także unikną mniej zdrowych pokus. Przebywanie w biurze może utrudnić przestrzeganie zaleceń pooperacyjnych, zwłaszcza gdy współpracownicy nie mają takich samych ograniczeń.
Trzymanie się planu ćwiczeń. Przy typowym dniu pracy trwającym od 8 do 9 godzin spędzonych za biurkiem, znalezienie czasu na ćwiczenia może być trudne. Przerwy na lunch to najłatwiejszy sposób na wyjście z biura. Chodzenie do pobliskiego parku, stanie przy biurku i poruszanie się przez cały dzień lub zaparkowanie kilku dodatkowych miejsc dalej może się sumować. Ruch, zwłaszcza tuż po operacji, ma kluczowe znaczenie dla ciągłego powrotu do zdrowia, a ostatecznie dla utrzymania nowych zmian w stylu życia.
Poziomy energii. Utrzymanie motywacji i wysokiego poziomu energii również może być brane pod uwagę, zwłaszcza przy pierwszym powrocie do pracy. Chociaż pacjenci mogą całkowicie wyzdrowieć, może upłynąć kilka tygodni lub nawet miesięcy, zanim poczują się „z powrotem do normalności” zarówno psychicznie, jak i fizycznie. Pamiętaj, że w tym czasie pacjenci nie tylko zmodyfikowali swoją dietę i schemat ćwiczeń, ale także przechodzą przez wiele zmian psychologicznych, które będą miały wpływ na siebie i osoby wokół nich.
Dla niektórych stres w pracy jest codziennością. Stres jest istotnym czynnikiem przyczyniającym się do nadwagi, zarówno z powodów psychologicznych, jak i fizycznych. W związku z tym zachęcamy pacjentów do rozpoczęcia nauki technik radzenia sobie ze stresem. Pomocne jest wszystko, od prostych ćwiczeń oddechowych po pełne ćwiczenia fizyczne.
Podjadanie, przekąski między posiłkami – to duży ładunek kaloryczny. Jedna z przyczyn otyłości. Dla wielu jest to problem nie do rozwiązania. Sięganie po przekąski staje się automatyczne, psychicznie nierejestrowane i bagatelizowane. Magiczne przyciąganie lodówki.
Czy jest niebezpieczeństwo, że to podjadanie zniszczy efekt operacji bariatrycznej?
Operacja bariatryczna zmniejsza, a nawet likwiduje potrzebę podjadania. Wielu pacjentów poddanych resekcji rękawowej żołądka zgłasza, że ich apetyt i napady głodu są znacznie zmniejszone po operacji; nie muszą podjadać. Efekt ten jest największy w pierwszych miesiącach po operacji. Jest to najprawdopodobniej spowodowane usunięciem dna żołądka, odpowiedzialnego za wydzielanie hormonu greliny. Grelina odpowiada przede wszystkim za uczucie głodu, a brak greliny – wywołuje uczucie sytości.
Większość z nas doświadczyła sytuacji, w której – gdy długo unikamy destrukcyjnego zachowania – po czasie się odzwyczajamy. Nie „ciągnie” nas to tak bardzo. To samo dotyczy chirurgii bariatrycznej. Po kilku miesiącach unikania „złych” pokarmów zaczynamy coraz mniej za nimi tęsknić.
Wniosek: po resekcji mankietowej podjadanie i ochota na przekąski maleje. Pierwsze miesiące po operacji trzeba wykorzystać, aby trwale zarzucić ten nawyk. Gdy pojawia się pokusa – oceniamy, czy warto zmarnować uzyskane efekty wagowe.
Przyczyny zmniejszonej płodności lub niepłodności są liczne i zróżnicowane oraz obejmują względy fizyczne i emocjonalne. Chociaż operacja bariatryczna może pomóc w niektórych problemach z niepłodnością, nie należy wybierać operacji bariatrycznej wyłącznie w celu zajścia w ciążę. Po operacji zmniejszenia żołądka ciąża nie jest wskazana przez minimum 18 miesięcy.
Chirurgia bariatryczna jest najskuteczniejszym długoterminowym sposobem leczenia chorobliwej otyłości, a jej pozytywne skutki są dużo większe niż zwykła utrata masy ciała. Wiele kobiet w wieku rozrodczym ma obniżoną płodność w wyniku otyłości. Poddanie się operacji bariatrycznej może w niektórych przypadkach pozwolić pacjentce na zajście w ciążę po operacji.
Oto rzeczy, które powinnaś wiedzieć o chirurgii bariatrycznej i ciąży:
- Chirurgia bariatryczna nie powinna być traktowana jako metoda leczenia niepłodności. Istnieje wiele powodów, dla których pacjentki nie mogą zajść w ciążę. Tylko jednym z wielu jest nadwaga. Przed podjęciem decyzji o poddaniu się operacji bariatrycznej ważne jest ustalenie realistycznych oczekiwań. Np. takich – w ciąże pomimo operacji nie uda mi się zajść!
- Po operacji bariatrycznej przed zajściem w ciążę należy odczekać co najmniej 18 miesięcy. Dzieje się tak, ponieważ szybka utrata masy ciała, której będziesz doświadczać w tym czasie, nie jest zdrowa dla nienarodzonego dziecka. W tym czasie zaproponujemy odpowiednią antykoncepcję lub abstynencję.
- Doustne środki antykoncepcyjne mogą być mniej skuteczne po operacji bariatrycznej. Oznacza to, że u pacjentek przyjmujących „pigułkę” jest większe prawdopodobieństwo zajścia w ciążę. Porozmawiaj z ginekologiem o odpowiednich alternatywnych środkach antykoncepcyjnych.
- Konsultacja z chirurgiem bariatrycznym jest wskazana przy pierwszym zajściu w ciążę. Ze względu na ryzyko niedoborów żywieniowych, na początku ciąży oraz w określonych odstępach czasu w trakcie ciąży należy wykonać morfologię krwi z pomiarem stężenia we krwi ważnych witamin i minerałów.
- Kobiety, które przeszły operację bariatryczną, częściej wymagają cesarskiego cięcia. Nie oznacza to, że na pewno będziesz mieć cesarskie cięcie, ale trzeba być przygotowanym na taką możliwość.
- Pomimo powyższych uwag – zajście w ciążę po operacji bariatrycznej jest znacznie bezpieczniejsze zarówno dla matki, jak i dziecka niż zajście w ciążę i poród w przypadku otyłości.
Zmniejszona płodność lub niepłodność z powodu nadwagi, lub otyłości nie dotyczą jedynie kobiet. Z odchudzenia skorzysta też partner! Zmniejszenie nadmiernej masy ciała poprawia funkcje hormonalne mężczyzn, szczególnie poziom testosteronu.
Jak sobie poradzić z lękiem, obawami?
NIEPOKÓJ PRZED ZABIEGIEM CHIRURGICZNYM JEST ZUPEŁNIE NORMALNY
Dla pacjenta w tym leczeniu jest wiele niewiadomych i to może być przerażające. Pacjenci bariatryczni mogą odczuwać jeszcze większy niepokój, gdyż wyniki nie są widoczne w dniu operacji – pojawią się za miesiące i lata. Pacjenci często obawiają się bezpieczeństwa zabiegu i potencjalnych powikłań po operacji. Oczywiście mogą również martwić się o długoterminowe wyniki. Chociaż wszystkie te obawy są uzasadnione, to jednak mogą być opanowane. Ja staram się zmniejszać napięcia i lęk poprzez zapewnienie możliwie najbardziej płynnego procesu leczenia każdego z moich pacjentów.
POZNAJ CHIRURGA, KTÓRY BĘDZIE OPEROWAŁ
Najpierw dowiedz się więcej o swoim chirurgu. Najprawdopodobniej zaczniesz wyszukiwanie w internecie, gdzie możesz znaleźć informacje o doświadczeniu wybranego przez Ciebie chirurga i zapoznać się z opiniami i karierą. Podczas konsultacji spotkasz się z chirurgiem twarzą w twarz oraz uzyskasz odpowiedzi na pytania. Najlepiej przyjść na konsultację z przygotowaną z listą pytań. Nie wahaj się zapytać chirurga o doświadczenie, potencjalne powikłania i sposób ich leczenia oraz oczekiwania, jakie można mieć w stosunku do zabiegu. Osobiście „boją się” osób, które operację bariatryczną traktują, jak wizytę u kosmetyczki. Czy w takim przypadku można liczyć na dobrą współpracę?
POZNAJ OPINIE TYCH, KTÓRYCH WYBRANY CHIRURG ZOPEROWAŁ
Do złagodzenia Twojego lęku przyczyni się rozmowa z innymi pacjentami o ich doświadczeniach z chirurgią bariatryczną. Postaraj się w pełni poznać przebieg leczenia z punktu widzenia innej osoby. Dowiedz się więcej o jej przeżyciach. Zwróć uwagę na to, ile inni schudli. Czy taka zmiana masy ciała będzie dla Ciebie zadowalająca? Skorzystaj z grup wsparcia na Facebooku.
LICZBY MÓWIĄ SAME ZA SIEBIE
Ważne jest również przyjrzenie się statystykom chirurgicznym: ile, kiedy, z jakim wynikiem? Nie wstydź się zapytać o to! Czy wybrany chirurg specjalizuje się w leczeniu otyłości, czy też jest jedna z wielu jego dziedzin? Ilu chorych operuje tygodniowo?
W ciągu ostatnich kilkudziesięciu lat chirurgia przeszła długą drogę. Nowe urządzenia, technologie i techniki sprawiły, że wszelkiego rodzaju zabiegi chirurgiczne są skuteczniejsze i bezpieczniejsze niż kiedykolwiek wcześniej. Dotyczy to zwłaszcza chirurgii bariatrycznej. Obecnie chirurgia bariatryczna jest jednym z najbezpieczniejszych zabiegów chirurgicznych z częstością poważnych powikłań zbliżoną do zwykłego usunięcia pęcherzyka żółciowego. Operacja wykonana przez bardzo doświadczonego chirurga zmniejsza dodatkowo ryzyko operacyjne i zwiększa prawdopodobieństwo powodzenia utraty wagi w perspektywie długoterminowej.
POMÓŻ SOBIE POPRZEZ RELAKSACJĘ
Techniki relaksacyjne, takie jak medytacja, joga, ćwiczenia fizyczne, sport pomogą złagodzić niepokój i wyciszyć umysł. Są również przydatne po operacji, więc dobrze je rozpocząć tak wcześnie, jak jest to możliwe. Stres jest główną przyczyną niepokoju i przyrostu masy ciała; może mieć negatywny wpływ na sukces w odchudzaniu.
Obawiasz się operacji bariatrycznej? Tak nie postępuj!
Najważniejsze: nie szukaj opowieści o niepowodzeniach operacyjnych lub komplikacjach, których ktoś przeżył.
Czemu? Żaden zabieg chirurgiczny nie jest w 100% skuteczny i bezpieczny. Zawsze w internecie będą krążyć straszne opowieści. Dla tych, którzy po operacji mają złe wyniki publikowanie w internecie skarg lub „ostrzeżeń” może być rodzaj terapii, lub też zemsty, odkucia się na kimś. Czasami mam wrażenie, że straszenie sprawia niektórym chorą przyjemność. O wiele rzadziej publikują osoby, których leczenie przebiegło gładko, a wyniki są dobre.
Czytanie o niepowodzeniach zwiększy poziomu Twojego lęku. Zamiast tego – podczas konsultacji – porozmawiaj ze swoim chirurgiem o potencjalnych powikłaniach i sposobach ich uniknięcia. Powikłania bywają u osób, które nie przestrzegały zaleceń pooperacyjnych lub po pewnym czasie wróciły do swoich szkodliwych nawyków. Inni mogli korzystać z pomocy mniej doświadczonego chirurga lub wybrać ośrodek, gdzie standardy medyczne nie były przestrzegane.
Po drugie: nie milcz! Ważne jest, aby przekazać swoje obawy, tym którzy mają Cię wspierać. I nie krępuj się: nigdy nie spotkałem nikogo, kto nie byłby zdenerwowany (mniej lub bardziej) operacją.
Pacjenci, którzy martwią się o to, ile schudną w dłuższej perspektywie, powinni pocieszać się świadomością, że poprzez operację uzyskują dużą kontrolę nad swoim ciałem. Sukces jest praktycznie w ich rękach! Chirurgia bariatryczna to maraton, a nie sprint. Stopień, w jakim jesteś zaangażowany w nowy styl życia i poprawę zdrowia, jest głównym wskaźnikiem sukcesu.
Dobry chirurg oczekuje, że pacjent będzie zorientowany w szczegółach planowanego leczenia. Przed zabiegiem (a nie po zabiegu) poda wszelkie wątpliwości dotyczące operacji. Decyzja co do poddania się operacji bariatrycznej leży po stronie pacjenta. Chirurg może jedynie ocenić wskazania i opisać ryzyko operacyjne. Dla oceny ryzyka bywają niezbędna dodatkowe konsultacje (m. in. kardiolog, pulmonolog). Leczenie operacyjne na pewno nie jest dla każdego. Niezbędna jest otwartą i szczera rozmowa, w której musisz opisać Twoje cele i sprawdzić, czy operacja jest dla Ciebie najbardziej sensowna.
